肿瘤样脱髓鞘病磁共振表现1例报道并文献复习

2012年10月第9卷第30期
·病例报告·
CHINA MEDICAL HERALD 中国医药导报肿瘤样脱髓鞘病(tumefactive demyelination lesion ,TDL )是由1979年van Der Velden 等[1]首次报道,它是一种罕见的中枢神经系统脱髓鞘病。1986年Hanter [2]首先报道其医院5年1220例脑活检患者4例有临床表现非常类似肿瘤的脱髓鞘病,不同于典型的多发性硬化。影像学上很难与脑瘤区别,磁共振成像是当前检查脱髓鞘疾病主要影像学方法,典型的脱髓鞘病变诊断较为容易,当脱髓鞘斑块>2cm 时常规MRI 平扫呈现为脑实质内可见似肿瘤样占位效应,故临床及影像科常误诊为胶质瘤、淋巴瘤等病[3],因此正确诊断此病十分必要。关于这一病变的常规MRI 检查国内有少量报道[4],本文通过本院肿瘤样脱髓鞘病患者多年追踪MRI 图像分析及文献复习,探讨有价值的MRI 诊断特征。1临床资料
患者,女,41岁,2008年曾以多发硬化诊断治疗后好转出院,于2009、2010年多次复发,2011年5月无任何诱因出现发作性意识不清、抽搐。体检:神经系统未见明显阳性体征。辅助检查:血常规WBC 3.1×109/L ,RBC 2.9×1012/L ,Hb106.0g/L ,血沉48mm/h ,结核抗体阴性,甲胎蛋白,癌胚抗原肿瘤相关抗原阴性。2检查方法
MRI 扫描技术:MR 机采用PHILIP Gyroscan Intera 1.5T 超导磁共振扫描,应用头部表面线圈,患者仰卧,序列采用常规轴位T1WI (TR=400ms ,TE=12ms )T2WI (TR=2500ms ,TE=110ms ),FLAIR 序列(TE=120,TR=6000ms ,IR=2000ms )及DWI 序列。矢状位T2WI 或FLAIR 序列。增强患者行T1WI 轴位、矢状位及冠位扫描;扫描次数为2~4次,范围从外耳至颅顶,层厚6mm ,层间距1mm ;造影剂采用GD-DT -PA ,用药剂量为0.1mmol/kg 。3结果
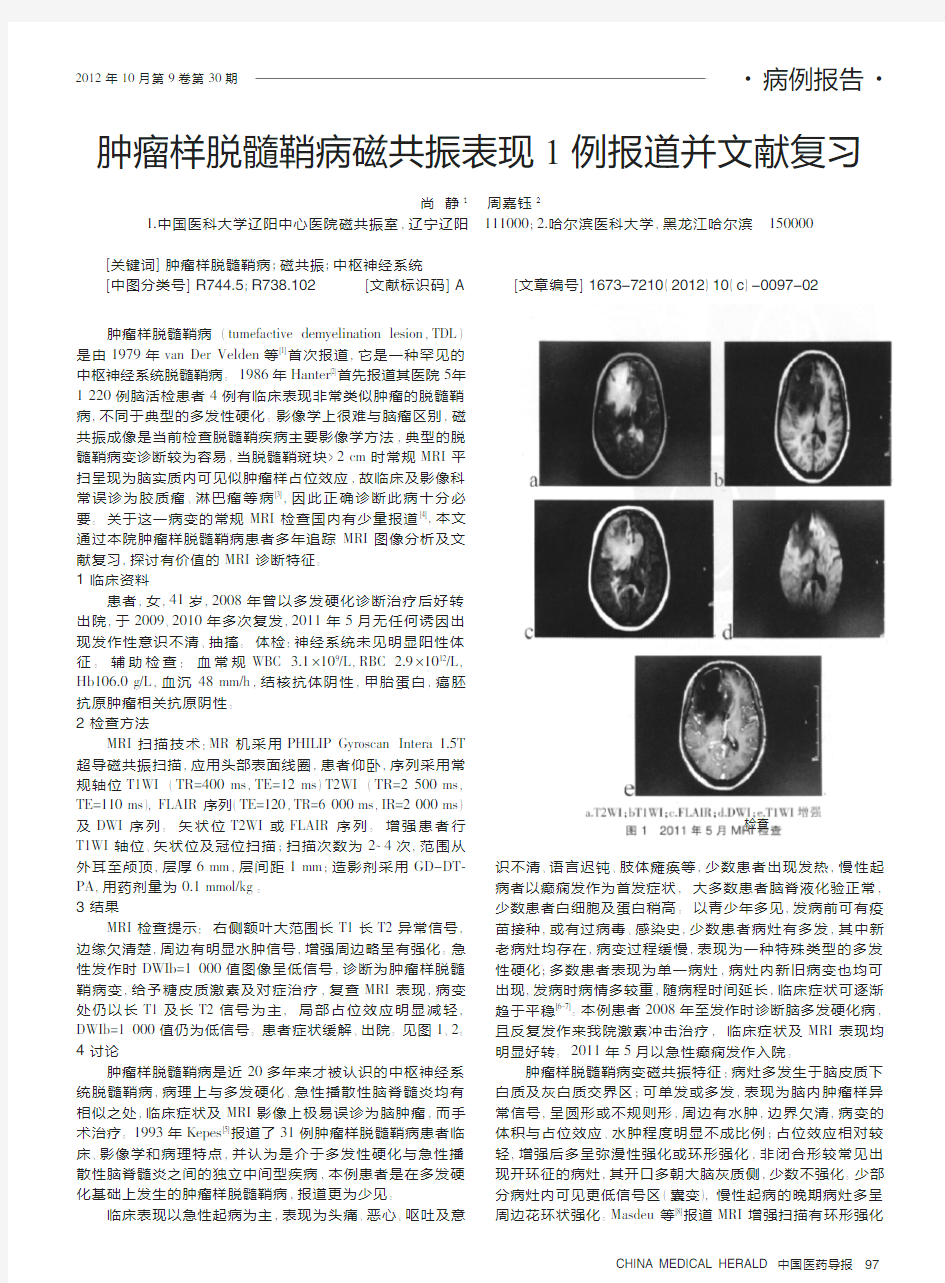
MRI 检查提示:右侧额叶大范围长T1长T2异常信号,边缘欠清楚,周边有明显水肿信号,增强周边略呈有强化。急性发作时DWIb=1000值图像呈低信号,诊断为肿瘤样脱髓鞘病变,给予糖皮质激素及对症治疗,复查MRI 表现,病变处仍以长T1及长T2信号为主,局部占位效应明显减轻,DWIb=1000值仍为低信号。患者症状缓解、出院。见图1、2。4讨论
肿瘤样脱髓鞘病是近20多年来才被认识的中枢神经系统脱髓鞘病,病理上与多发硬化、急性播散性脑脊髓炎均有相似之处,临床症状及MRI 影像上极易误诊为脑肿瘤,而手术治疗。1993年Kepes [5]报道了31例肿瘤样脱髓鞘病患者临床、影像学和病理特点,并认为是介于多发性硬化与急性播散性脑脊髓炎之间的独立中间型疾病,本例患者是在多发硬化基础上发生的肿瘤样脱髓鞘病,报道更为少见。
临床表现以急性起病为主,表现为头痛、恶心、呕吐及意
识不清、语言迟钝、肢体瘫痪等,少数患者出现发热,慢性起病者以癫痫发作为首发症状,大多数患者脑脊液化验正常,少数患者白细胞及蛋白稍高。以青少年多见,发病前可有疫苗接种,或有过病毒、感染史,少数患者病灶有多发,其中新老病灶均存在,病变过程缓慢,表现为一种特殊类型的多发性硬化;多数患者表现为单一病灶,病灶内新旧病变也均可出现,发病时病情多较重,随病程时间延长,临床症状可逐渐趋于平稳[6-7]。本例患者2008年至发作时诊断脑多发硬化病,且反复发作来我院激素冲击治疗,临床症状及MRI 表现均明显好转。2011年5月以急性癫痫发作入院。
肿瘤样脱髓鞘病变磁共振特征:病灶多发生于脑皮质下白质及灰白质交界区;可单发或多发,表现为脑内肿瘤样异常信号,呈圆形或不规则形,周边有水肿,边界欠清,病变的体积与占位效应、水肿程度明显不成比例;占位效应相对较轻,增强后多呈弥漫性强化或环形强化,非闭合形较常见出现开环征的病灶,其开口多朝大脑灰质侧,少数不强化。少部分病灶内可见更低信号区(囊变),慢性起病的晚期病灶多呈周边花环状强化。Masdeu 等[8]报道MRI 增强扫描有环形强化
肿瘤样脱髓鞘病磁共振表现1例报道并文献复习
尚静1
周嘉钰2
1.中国医科大学辽阳中心医院磁共振室,辽宁辽阳
111000;2.哈尔滨医科大学,黑龙江哈尔滨
150000
[关键词]肿瘤样脱髓鞘病;磁共振;中枢神经系统[中图分类号]R744.5;R738.102[文献标识码]A
[文章编号]1673-7210(2012)10(c )-0097-02
a.T2WI ;bT1WI ;c.FLAIR ;d.DWI ;e.T1WI 增强
图12011年5月MRI 检查
97
鞍区常见肿瘤的MRI诊断(一)
鞍区常见肿瘤的MRI诊断(一) 【摘要】目的:探讨鞍区肿瘤的MRI表现特征,提高对鞍区肿瘤的诊断准确性。方法:回顾性分析经手术病理确诊的26例鞍区肿瘤的MRI表现。结果:垂体瘤17例,颅咽管瘤6例,脑膜瘤3例,MRI具有特征性,术前诊断准确率较高。结论:MRI对鞍区肿瘤的诊断与鉴别诊断具有重要临床价值。 【关键词】垂体肿瘤;颅咽管瘤;脑膜瘤;磁共振成像 【ABSTRACT】Objective:ToexploreMRIcharacteristicsoftumorsinsellaregiongaandimproveitsdiagnosticaccuracy. elyanalyzed.Results:Rpituitaryadenoma(n=17),craniopharyngioma(n=6)andmeningioma(n=3)had characteristicsignsandmostofthemwereconfirmedbyMRI.Conclusion:MRIhasgreatvalueinthediffer entialdiagnosisforthesellarregionaltumor. 【KEYWORDS】PituitaryNeoplasms,Craniopharyngjoma,Meningioma,MagneticResonanceImaging 鞍区是颅内肿瘤好发部位之一,且肿瘤类型较多,多数病例根据其MRI表现可以定性,少数有一定困难。现对我院2003—2009年收治的26例病例作回顾性分析,对鞍区常见肿瘤MRI表现进行探讨。 1资料与方法 2009年6月许敏等:鞍区常见肿瘤的MRI诊断第3期2009年6月河北北方学院学报(医学版)第3期1.1一般资料本组26例患者,男15例,女11例;年龄7~80岁;垂体瘤17例,颅咽管瘤6例,脑膜瘤3例。临床主要表现:头痛、呕吐,视觉障碍,闭经泌乳和肢端肥大等症状。 1.2方法MRI检查采用宁波鑫高益磁共振扫描装置。使用头部线圈,常规进行横断面、矢状面和冠状面T1WI、T2WI扫描,扫描参数为T1WI:TR/TE:350/16ms,T2WI:TR/TE:4000/130ms。其中13例平扫后应用对比剂钆喷替酸葡甲胺()行增强扫描,剂量为0.1mmol/kg,经肘静脉注入后行横断面、矢状面和冠状面T1WI扫描,扫描参数同平扫。 2结果 2.1垂体瘤17例垂体腺瘤13例,垂体微腺瘤4例。垂体腺瘤MRI平扫,呈圆形或类圆形,见分叶,T1WI呈中等偏低信号,T2WI呈中等偏高信号;4例瘤内发生坏死囊变,囊变部分T1WI呈低信号,T2WI呈高信号;3例瘤内出血(亚急性期),T1WI及T2WI呈均呈高信号。10例肿瘤较大,突破鞍隔向上生长压迫视交叉,且包绕两侧的颈内动脉和海绵窦,形成较典型的“腰身征”(图1)。9例增强扫描肿瘤实性成分明显均匀强化(图2)。 4例垂体微腺瘤,MRI平扫表现为垂体不对称增大,增大垂体上缘局限性上突,垂体柄向对侧移位,平扫T1WI呈稍低信号,T2WI呈稍高信号。 2.2颅咽管瘤6例呈类圆形或不规则形。均位于鞍上,突向鞍上池。囊实性4例,实性1例,囊性1例。囊性成分在T1WI呈低或稍高信号,T2WI呈高信号;实性部分T1WI呈等信号,T2WI呈高信号,信号欠均匀(图3)。增强扫描3例,肿瘤囊壁及实性部分明显强化,囊性部分无强化(图4)。 2.3脑膜瘤3例呈类圆形,形态较规则,边缘清晰。平扫T1WI呈等或稍低信号,T2WI呈等信号或稍高信号(图5,6)。1例增强扫描肿瘤明显较均匀强化,见相邻脑膜明显增厚强化,即“脑膜尾征”。 3讨论 鞍区解剖结构较复杂,鞍内为垂体,鞍上是视交叉,鞍前下为蝶窦,鞍后为斜坡,两侧为海绵窦。鞍区肿瘤种类较多。MRI具有良好的软组织对比度,多序列、多方位成像,不但容易
磁共振模拟(MRSIM)_肿瘤放疗模拟技术新前沿
磁共振模拟——站在肿瘤放疗的最前沿 磁共振模拟 站在肿瘤放疗的最前沿
黄岁平 博士 关键词:磁共振模拟 MRSIM 据有关调查显示,目前全世界范围内的肿瘤患者,约有 70%需要接受不同程 度的放射治疗,以达到治愈肿瘤或缓解症状、改善生活质量的目的。能够最大限度 地把放射剂量集中到病变(靶区)内,杀灭肿瘤细胞,同时使其周围正常组织和器 官少受或免受不必要的照射,从而得到保护,是肿瘤放射治疗一直以来追求的目 标。 20世纪 70年代 CT的使用是放射治疗计划所取得的一个巨大进步。引入 CT 图像的模拟增加了临床医生对靶区体积的空间意识,从而较之原有的传统治疗的靶 区体积(由垂直 X线胶片确定)产生了一个质的改变-----CT扫描得到一系列断层 轴面,经过多种方式的三维重建,形成一个三维计划,这使得适形放射治疗 (CRT)的概念得以实现。但 CT却有一些先天的局限性----它只对具有不同的电 子密度或 X线吸收特征的组织结构具有较好的分辨率(如空气对骨或对水或软组 织),但如果没有明显的脂肪或空气界面,则对具有包括肿瘤在内的相似电子密度 的不同软组织结构区分较差。相比之下,磁共振最大的优点就是对具有相似电子密 度的软组织有较强的显示能力并且能区分其特征。在这种情况下,磁共振能够更好 的提供靶区的轮廓,不但包括肿瘤的范围,而且还包括临近的重要软组织器官。通 过更准确地定位肿瘤靶区、避免危及临近的组织器官、以及提高局部控制率等。
一.磁共振模拟独特的优越性。
事实上,临床医生早已意识到诊断性的 MRI扫描对肿瘤体积的确定具有相当 重要的信息补充,引入 MR图像作定位由来已久。最早通常是由医生用肉眼在 MRI上观察疾病的范围,然后手工将数据转移至模拟胶片或 CT扫描片上,这种方 法极易产生解释和转译错误。第二种方式是通过使用一种放大投影系统将 MRI图 像叠加到模拟胶片或 CT图像上进行融合处理的 MR辅助的模拟。第三种更加定量 的方式是将 MRI图像与 CT图像进行融合,那样就可以将 MRI上具有较高分辨率 的肿瘤图像与几何精确的 CT图像中电子密度信息结合起来。但以上任意一种融合 方式都是在放疗过程中增加了一个步骤,也就是说,延长了整个放疗过程花费的时 间,加重了医生的工作任务,加大了病人的经济负担,也增加了误差的可能性及偏 离度。现在我们已经很明确对于中枢神经系统部位如颅底和脊髓部位的肿瘤,以及 软组织肉瘤和盆腔肿瘤,MRI成像已远优于 CT成像。这些情况下,就可以单纯借 助 MR图像完成模拟工作,因为 MRI有许多优于 CT方面的特点, 直接利用 MR 图像进行模拟定位有着不可替代的优越性:
2010慢性炎性脱髓鞘性多发性神经根神经病指南
中国慢性炎性脱髓鞘性多发性神经根神经病诊疗指南中华医学会神经病学分会神经肌肉病学组 中华医学会神经病学分会肌电图及临床神经电生理学组 中华医学会神经病学分会免疫学组 2010-8-19 慢性炎性脱髓鞘性多发性神经根神经病(chronic inflammatory demyelinating polyradiculoneuropathy,CIDP)是一类由免疫介导的运动感觉周围神经病,其病程呈慢性紧张或缓解复发,多伴有脑脊液蛋白-细胞分离,电生理表现为周围神经传导速度减慢、传导阻滞剂异常波形离散;病理显示有髓纤维多灶性脱髓鞘、神经内膜水肿、炎细胞浸润等特点。CIDP 属于慢性获得性脱髓鞘性多发性神经病(chronic acquired demyelinating polyneuropathy),是CADP中最常见的一种类型,大部分对免疫治疗反应良好。 CIDP包括经典型和变异型,后者少见,如纯运动型、纯感觉型、远端获得性脱髓鞘性对称性神经病(distal acquired demyelinating asymmetric neuropathy DADS),多灶性获得性脱髓鞘性感觉性运动神经病(multifocal acquired demyelinating sensory and motor neuropathy ,MADSAM,或称Lewis-Summer综合征)等。 一、临床表现与分类 (一)经典型CIDP 1.见于各年龄段,40-60岁多见,男女比例相近 2.前驱感染史:较少有明确的前驱感染史 3.类型:分为慢性进展型和缓解复发型,年龄较轻者,缓解复发型多见,预后较好;年龄较大者,慢性进展多见,预后较差。 4.临床表现:慢性起病,症状进展在8周以上;但有16%呈亚急性起病,进展较快,在4-8周内即达高峰,且对糖皮质激素反应敏感,这部分目前仍倾向归类于CIDP而非急性炎性脱髓鞘性多发性神经根神经病(AIDP)。CIDP症状局限于周围神经系统,主要表现为:⑴脑神经异常:不到10%的患者会出现面瘫或眼肌麻痹,支配延髓肌的脑神经偶可累及,少数有视乳头水肿。⑵肌无力:大部分出现,可累及四肢的近端和远端,但以近端肌无力为突出特点。 ⑶感觉障碍:大部分表现为四肢麻木,部分伴疼痛。可有手套、袜套样针刺觉减退,还可有深感觉减退,严重者出现感觉性共济失调。⑷腱反射异常:腱发射消失或减弱,甚至正常肌力者的腱反射减弱或消失。⑸自主神经功能障碍:可表现为体位性低血压,括约肌功能障碍及心律失常等。 (二)变异型CIDP 1.纯运动型:10%,仅表现为肢体无力而无感觉障碍 2.纯感觉型:8-17%,仅表现为感觉症状,如感觉性共济失调、麻木、疼痛等。但随着病程的延长可出现运动受累症状。 3.DADS:肢体的无力和感觉障碍局限在肢体远端。DADS比经典型CIDP进展慢,部分伴IgM单克隆r球蛋白血症,属单克隆丙种球蛋白病(monoclonal gammopathy of unknown significance ,MGUS)伴周围神经病范畴,激素治疗无效,而不伴单克隆r球蛋白血症的属CIDP变异型,对免疫治疗敏感。 4.MADSAM:主要表现为四肢不对称的感觉运动周围神经病,临床类似多灶性运动神经病(multifocal motor neuropathy,MMN),但存在感觉损害的证据,且为发现抗神经节苷脂 G1,抗体滴度升高 二、辅助检查 1.电生理检查:运动神经传导测定提示周围神经存在脱髓鞘病变,在非嵌压部位出现传导阻 滞或异常波形离散对诊断脱髓鞘病变更有价值。通常选择一侧的正中神经、尺神经、胫神经和腓总神经进行测定。神经电生理监测结果必须与临床表现一致。电生理诊断标准为: ⑴运动神经传导:至少要有2根神经均存在下述参数中的至少1项异常:①远端潜伏期较
肿瘤样脱髓鞘病磁共振表现1例报道并文献复习
2012年10月第9卷第30期 ·病例报告· CHINA MEDICAL HERALD 中国医药导报肿瘤样脱髓鞘病(tumefactive demyelination lesion ,TDL )是由1979年van Der Velden 等[1]首次报道,它是一种罕见的中枢神经系统脱髓鞘病。1986年Hanter [2]首先报道其医院5年1220例脑活检患者4例有临床表现非常类似肿瘤的脱髓鞘病,不同于典型的多发性硬化。影像学上很难与脑瘤区别,磁共振成像是当前检查脱髓鞘疾病主要影像学方法,典型的脱髓鞘病变诊断较为容易,当脱髓鞘斑块>2cm 时常规MRI 平扫呈现为脑实质内可见似肿瘤样占位效应,故临床及影像科常误诊为胶质瘤、淋巴瘤等病[3],因此正确诊断此病十分必要。关于这一病变的常规MRI 检查国内有少量报道[4],本文通过本院肿瘤样脱髓鞘病患者多年追踪MRI 图像分析及文献复习,探讨有价值的MRI 诊断特征。1临床资料 患者,女,41岁,2008年曾以多发硬化诊断治疗后好转出院,于2009、2010年多次复发,2011年5月无任何诱因出现发作性意识不清、抽搐。体检:神经系统未见明显阳性体征。辅助检查:血常规WBC 3.1×109/L ,RBC 2.9×1012/L ,Hb106.0g/L ,血沉48mm/h ,结核抗体阴性,甲胎蛋白,癌胚抗原肿瘤相关抗原阴性。2检查方法 MRI 扫描技术:MR 机采用PHILIP Gyroscan Intera 1.5T 超导磁共振扫描,应用头部表面线圈,患者仰卧,序列采用常规轴位T1WI (TR=400ms ,TE=12ms )T2WI (TR=2500ms ,TE=110ms ),FLAIR 序列(TE=120,TR=6000ms ,IR=2000ms )及DWI 序列。矢状位T2WI 或FLAIR 序列。增强患者行T1WI 轴位、矢状位及冠位扫描;扫描次数为2~4次,范围从外耳至颅顶,层厚6mm ,层间距1mm ;造影剂采用GD-DT -PA ,用药剂量为0.1mmol/kg 。3结果 MRI 检查提示:右侧额叶大范围长T1长T2异常信号,边缘欠清楚,周边有明显水肿信号,增强周边略呈有强化。急性发作时DWIb=1000值图像呈低信号,诊断为肿瘤样脱髓鞘病变,给予糖皮质激素及对症治疗,复查MRI 表现,病变处仍以长T1及长T2信号为主,局部占位效应明显减轻,DWIb=1000值仍为低信号。患者症状缓解、出院。见图1、2。4讨论 肿瘤样脱髓鞘病是近20多年来才被认识的中枢神经系统脱髓鞘病,病理上与多发硬化、急性播散性脑脊髓炎均有相似之处,临床症状及MRI 影像上极易误诊为脑肿瘤,而手术治疗。1993年Kepes [5]报道了31例肿瘤样脱髓鞘病患者临床、影像学和病理特点,并认为是介于多发性硬化与急性播散性脑脊髓炎之间的独立中间型疾病,本例患者是在多发硬化基础上发生的肿瘤样脱髓鞘病,报道更为少见。 临床表现以急性起病为主,表现为头痛、恶心、呕吐及意 识不清、语言迟钝、肢体瘫痪等,少数患者出现发热,慢性起病者以癫痫发作为首发症状,大多数患者脑脊液化验正常,少数患者白细胞及蛋白稍高。以青少年多见,发病前可有疫苗接种,或有过病毒、感染史,少数患者病灶有多发,其中新老病灶均存在,病变过程缓慢,表现为一种特殊类型的多发性硬化;多数患者表现为单一病灶,病灶内新旧病变也均可出现,发病时病情多较重,随病程时间延长,临床症状可逐渐趋于平稳[6-7]。本例患者2008年至发作时诊断脑多发硬化病,且反复发作来我院激素冲击治疗,临床症状及MRI 表现均明显好转。2011年5月以急性癫痫发作入院。 肿瘤样脱髓鞘病变磁共振特征:病灶多发生于脑皮质下白质及灰白质交界区;可单发或多发,表现为脑内肿瘤样异常信号,呈圆形或不规则形,周边有水肿,边界欠清,病变的体积与占位效应、水肿程度明显不成比例;占位效应相对较轻,增强后多呈弥漫性强化或环形强化,非闭合形较常见出现开环征的病灶,其开口多朝大脑灰质侧,少数不强化。少部分病灶内可见更低信号区(囊变),慢性起病的晚期病灶多呈周边花环状强化。Masdeu 等[8]报道MRI 增强扫描有环形强化 肿瘤样脱髓鞘病磁共振表现1例报道并文献复习 尚静1 周嘉钰2 1.中国医科大学辽阳中心医院磁共振室,辽宁辽阳 111000;2.哈尔滨医科大学,黑龙江哈尔滨 150000 [关键词]肿瘤样脱髓鞘病;磁共振;中枢神经系统[中图分类号]R744.5;R738.102[文献标识码]A [文章编号]1673-7210(2012)10(c )-0097-02 a.T2WI ;bT1WI ;c.FLAIR ;d.DWI ;e.T1WI 增强 图12011年5月MRI 检查 97
急性炎症性脱髓鞘性多发性神经病病人的护理考点总结
急性炎症性脱髓鞘性多发性神经病病人的护理 急性炎症性脱髓鞘性多发性神经病(吉兰-巴雷综合征 GBS) 是神经系统由体液和细胞共同介导的单向性自身免疫性疾病,主要侵犯脊神经根、脊神经和脑神经,主要病变是周围神经广泛的炎症节段性脱髄鞘。临床特征:急性、对称性、弛缓性肢体瘫痪及脑脊液蛋白细胞分离现象。病人大多在6个月至1年基本痊愈。 一、病因 尚未完全阐明,但普遍认为GBS是由免疫介导的迟发型超敏反应,感染是启动免疫反应的首要因素,最主要的感染因子有空肠弯曲杆菌、多种病毒及支原体等。 二、临床表现 运动障碍重 病史:发病前数日或数周病人常有上呼吸道或消化道感染症状,有的可有带状疱疹、流行性感冒等病史,或有近期免疫接种史。 1.瘫痪 首发症状----四肢对称性无力,从双下肢开始,逐渐加重和向上发展至四肢,一般是下肢重于上肢,近端重于远端,表现为双侧对称的下运动神经元性瘫痪。 严重病例瘫痪平面迅速上升,侵及颈、胸神经根、脑神经、损害延髓,累及肋间肌和膈肌、发生呼吸麻痹。急性呼吸衰竭是本病死亡的主要原因。 2.感觉障碍 感觉障碍一般较轻或可缺如,起病时肢体远端感觉异常,如麻木、蚁走感、针刺感和烧灼感,伴有肌肉酸痛,或轻微的手套、袜套样感觉减退。 3.脑神经损害 半数以上病人有脑神经损害,而且多为双侧。 成人以双侧面神经麻痹多见。 儿童以舌咽神经和迷走神经麻痹为多见,出现吞咽困难、构音障碍、呛咳和不能咳
痰,易并发肺炎、肺不张、窒息及营养不良等,其他脑神经也可受累。 4.自主神经损害 心脏损害--最常见、最严重,有心律失常、心肌缺血、血压不稳等,可引起突然死亡。其他还有手足水肿、多汗、皮肤干燥等。 三、辅助检查 1.脑脊液改变--最具特征性 在发病后2-4周最明显,表现为细胞计数正常而蛋白质含量明显增高,即蛋白细胞分离现象,这是GBS最重要的特征性检查结果。 2.电生理检查:神经传导速度减慢,对GBS的诊断也有意义。 四、治疗原则 1.保持呼吸道通畅 维持呼吸功能是提高治愈率、降低死亡率的关键。重者应及早使用呼吸机。 2.血浆置换 可迅速降低抗周围神经髓鞘抗体滴度及清除炎症化学介质补体等,从而减少和避免神经髓鞘损害,促进脱落髓鞘的修复和再生。 3.滴注大剂量丙种球蛋白 4.对症治疗及预防并发症 重症患者需心电监护,不能吞咽的患者应尽早鼻饲,尿潴留患者在腹部按摩无效后可留置导尿。 5.康复治疗针灸、理疗等。 五、护理问题 1.低效性呼吸型态与呼吸肌麻痹有关。 2.清理呼吸道无效与呼吸肌麻痹、咽反射减弱、肺部感染致呼吸道分泌物增多有关。 3.躯体移动障碍与脊神经受累有关。 4.吞咽障碍与延髓麻痹致舌咽神经损害有关。 5.焦虑与病人担心预后有关。 6.潜在并发症:急性呼吸衰竭、心脏损害、肺部感染。
磁共振在脑部及脑部肿瘤中的作用
磁共振在脑部及脑部肿瘤中的作用 关键词:磁共振,脑部肿瘤,医疗器械 摘要: 本文介绍了磁共振在医学中的应用,特别是在脑部中的作用。重点介绍了磁共振的历史发展和其的优缺点,并解释了国内外市场现状和竞争情况。在国内技术有着明显劣势时,希望国内公司努力研发,早日赶上国际前列的磁共振公司。 The role of magnetic resonance in brain and brain tumors Keywords: magnetic resonance, brain tumor, medical device Summary: This paper describes the application of magnetic resonance in medicine, especially in the brain. It mainly introduces the historical development of magnetic resonance and its advantages and disadvantages, and explains the current situation and competition situation of domestic and foreign market. In the domestic technology has a significant disadvantage, the hope that domestic companies to research and development, as soon as possible to catch up with the international forefront of magnetic resonance companies. 名词示意: 磁共振指的是自旋磁共振(spin magnetic resonance)现象。其意义上较广,包含核磁共振(nuclear magnetic resonance, NMR)、电子顺磁共振(electron paramagnetic resonance, EPR)
急性炎症性脱髓鞘性多发性神经病的诊断标准
【急性炎症性脱髓鞘性多发性神经病的诊断标准】 美国国立卫生研究院以Asbusy为首的委员会拟订了下列GBS的诊断标准。 1.肯定诊断要点 (1)一个以上肢体的进行性运动瘫痪,瘫痪程度不等,从双下肢轻度肌无力(可能伴有轻度共济失调)到四肢和躯干肌全部瘫痪,延髓肌、面肌及眼外肌麻痹。 (2)腱反射消失反射呈普遍消失。若其他特征都一致,双侧二头肌反射及膝反射减低,而远端腱反射消失亦可满足诊断条件。 2.强力支持诊断要点 (1)临床特征:按重要性次序排列:①瘫痪症状和体征进展很快,但在4周内停止发展。2周内50%,3周内80%,4周时有90%病例已发展至最严重程度。②相对对称性,绝对对称是很少的。通常一个肢体受累,对侧肢体亦受累。③有轻度感觉症状和体征。④脑神经损害。约50%出现面瘫,常为双侧。其他有支配舌肌、吞咽肌和眼外肌运动的脑神经麻痹。偶尔(<5%)以支配眼外肌运动的其他的脑神经麻痹为疾病的起始症状。⑤恢复:一般在进展停止后2~4周开始恢复,亦有推迟至数月后的;多数病人功能完全恢复。⑥自主神经功能障碍:有阵发性心动过速和其他心律紊乱、直立性低血压、高血压和血管舒缩功能障碍,均支持诊断,但必须除外这些症状的其他原因,如肺梗死。⑦神经炎症状和体征出现时不伴发热。 (2)脑脊液特点:①发病l周后出现蛋白增高,或在连续多次腰穿中蛋白增高。②单核细胞在10×10。/L以下。可有变异情况:在发病的1~10周内无脑脊液蛋白增高(罕见),单核细胞在11~50×10的6次方/L。 (3)电生理特征:约80%病例在病程中有神经传导减慢或阻滞。神经传导速度通常低于正常的60%,但不是所有神经都受影响。远端潜伏期延长至正常的3倍,F波检查是证实神经根和神经干近端损害的指标。有20%病人的神经传导速度正常。神经传导速度可以在发病数周后才异常 。3.应对诊断提出疑问的要点 ①明显而持久的不对称性瘫痪。②持久的膀胱、直肠功能障碍。③起病时有膀胱、直肠功能障碍。④脑脊液单核细胞>50×10的6次方/L。⑤脑脊液中出现多形核白细胞。⑥有明确的感觉障碍水平。 4.否定GBS诊断的要点。 (1)有近期滥用六碳类物质史(如挥发性溶剂,n一己烷和甲基n一丁基酮),包括喷漆或成瘾性黏胶吸人。 (2)有卟啉代谢异常,提示急性发作性卟啉病。 (3)近期有白喉感染史。 (4)有符合铅中毒性周围神经病的临床特征(上肢无力伴腕下垂,可以不对称),以及有铅中毒的证据。 (5)单纯感觉异常综合征。 (6)有肯定的偶可与GBS混淆的其他疾病,如脊髓灰质炎、肉毒中毒、癔症性瘫痪或中毒性周围神经病等。 1
急性炎症性脱髓鞘性多发性神经病
格林-巴利综合征 一、定义格林-巴利综合征又称急性多发性神经根神经炎。 二、病因尚未完全清楚,一般认为是迟发性过敏性自身免疫疾病。 三、临床表现 本病多发生在儿童和青壮年,病前患者可以有感冒、流涕或腹泻等病史。1~2周后患者出现双手和/或双足的无力,并逐渐向双上肢及双下肢发展,同时可以伴有麻木感,病情严重时可以累及呼吸肌而导致呼吸困难,此时患者感到咳痰无力、气憋,若治疗不及时可危及生命。本病还常累及面神经及后组颅神经,出现面神经麻痹、说话声音嘶哑、饮水进食发呛;一部分患者有双手、双足的痛觉减退伴有肌肉疼痛。病情在1周内可以继续发展,4周后开始恢复。 四、诊断及鉴别诊断 根据上述的表现,经过医生的检查,患者的肢体腱反射减弱或消失,腰椎穿刺后脑脊液化验显示"蛋白-细胞分离"(脑脊液中蛋白的含量超过正常值而细胞数在正常范围)。 五、治疗 ①对症治疗。最重要的是防止呼吸肌麻痹。重症患者要行气管插管或气管切开,辅 以机械呼吸机维持,并预防感染给以抗生素。保持呼吸道通畅,定时翻身拍 背,这是减低病死率的关键。 ②支持疗法。加强营养,不能进食者要及早插鼻饲管,灌以牛奶、菜汤及高营养物 质;还要对患者的肢体进行运动以及步态训练,并配以针灸、按摩。 ③应用大剂量免疫球蛋白,疗效较好,并且安全,副作用少,但是价格昂贵;激素 也广泛应用于治疗本病,但副作用较多,应慎重使用。 六、护理 本病是一种特殊类型的多发性N根N炎,主要侵犯运动系统的下运动N元。表现为神经组织水肿、充血等病理变化,可能为神经组织对机体内外有种致病因素的一种变态反应性疾病,故称为综合症。起病急骤,且多在呼吸道感染后发病。以四肢、躯干肌的对称性运动障碍为主要临床表现,当呼吸肌受累严重时可导致呼吸功能不全和严重缺氧,甚至出现呼吸、心跳骤停。故呼吸麻痹和心脏并发症为本病最常见的死因,在护理中应倍加注意。 一、心理护理:病人意识清醒,常因呼吸、咳痰和翻身困难而心情烦躁、紧张、周身乏困不适。多安慰鼓励,帮助翻身咳痰,增强战胜疾病的信心。 二、加强呼吸道护理:此类病人的安危常取决于呼吸功能的好坏和肺部并发症的有无,因此早期的预防非常重要。 1、加强吸痰、给氧、翻身、拍背、咳痰。 2、肺部被架以免加重呼吸困难,且准备气管切开包及用具。 3、严密观察病情变化,一旦呼吸加重,排痰不畅,严重缺氧时,立即报告医生,准备行气管切开。术后按气管切开后的护理常规进行护理。 三、加强饮食、大小便等方面的生活护理: 1、因肢体瘫痪需喂食,喂食中注意速度及温度适中。 2、吞咽困难者—鼻饲,保证足够营养和水份,又可防止吸入性肺炎的发生。 3、患者因不能行走或困难,故需主动加强大小便的护理。 4、在恢复期开始后,一般出汗较多,应定期给予擦澡。
急性炎症性脱髓鞘性多发性神经病的诊断及治疗
辅助检查:早期脑脊液可正常,自第二周起可出现脑脊液的蛋白-细胞分离现象,即脑脊液中细胞计数正常或轻度增高,约在20个/mm3以下,而蛋白定量明显增加,早期轻度增加,约为60~80mg/dl,至病程第4~5周可高达l00~1000mg/dl之多。这是GBS的主要脑脊液改变特点。有75%的病例脑脊液的丙种球蛋白增高,糖与氯化物定量正常。电生理改变特点是髓鞘损害为主出现神经传导速度下降,低于正常的20%。周围神经近端有明显的传导阻滞现象,为经典型GBS(脱髓鞘型)。部分病人出现动作电位的波幅下降,提示轴索损害,为GBS 的轴索变异型。诊断标准:急性起病,四肢下运动神经元性对称性瘫痪,有或无运动性颅神经麻痹,实验室有脑脊液的蛋白细胞分离现象,电生理检查发现周围神经系统损害即可诊断本病。鉴别诊断包括: 1.其他急性或亚急性发病的周围神经病:一般没有脑脊液的蛋白细胞分离现象。 2.脊髓损害:如急性发病的脊髓前灰质炎以及急性脊髓炎,无周围神经损害的电生理改变规律。 3.肌肉病:如周期性麻痹、全身型MG以及多发性肌炎等,无周围神经损害的电生理改变以及脑脊液改变特点。急性期治疗:没有证据提示采取糖皮质激素可以促进恢复。单独丙种球蛋白静脉注射和血浆置换有利于疾病的恢复,对预后没有多大的帮助,所以该病的治疗主要依靠支持治疗。急性期的支持疗法:急性期支持疗法尤为重要,对于增强病人抵抗力,防止病情恶化起一定作用。常用小量输入同型新鲜血液,l~2次/周,每次200cc. 丙种球蛋白静脉注射(IVIG)和血浆置换适应证:①病人不能行走;②在发病2周内;③结合病人和疾病的个体特点。两种方法具有类似的效果,但病人出现抗GM1,GM1b,或GalNAc-GD1a神经节苷脂的IgG时IVIg更有效。丙种球蛋白静脉注射(IVIgG),0.3g/Kg连续应用5天。患者出现感染症状可以采取抗生素治疗,一般选用青霉素240~400万单位/日静点。神经营养药物及其他药物应用,如B1B12B6对于周围神经损害的恢复是有益的。另外,应用适量的ATP及细胞色素C等亦有一定价值。特别注意肺炎、心肌炎、心力衰竭的发生,预防褥疮及肢体畸形。呼吸肌瘫痪的治疗:急性进展的病人应严密观察肌肉瘫痪的情况,呼吸肌运动的情况及生命体征的变化,以便早期发现呼吸肌瘫痪。呼吸肌瘫痪有两种类型: 1.膈肌及肋间肌瘫痪胸式呼吸完全消失或幅度减小。病人表现为呼吸困难或缺氧症状。如心率加快,血压升高,烦躁,口唇甲床紫绀,此类病人在保证呼吸道通畅情况下亦可用外罩式的呼吸器,同时吸氧。 2.伴有吞咽肌肉和声带麻痹的病人,常有呼吸节律紊乱,呼吸道分泌物滞留,应早期行气管切开,合并用定压型或定容型呼吸器。气管切开应用呼吸器的病人最初应随时监测血气分析,电解质情况,以确定此呼吸方式是否适宜;经常作痰培养,选用适宜和敏感的抗生素,以及雾化吸入。加强对气管切开的护理。
中枢神经系统瘤样炎性脱髓鞘病的临床特点及治疗探讨
中枢神经系统瘤样炎性脱髓鞘病的临床特点及治疗探讨 摘要目的探究中枢神经系统瘤样炎性脱髓鞘病(TITD)的临床特点和临床治疗方法。方法48例中枢神经系统瘤样炎性脱髓鞘病患者,回顾性分析其临床资料,并总结归纳此类患者的临床特点和治疗方法。结果中枢神经系统瘤样炎性脱髓鞘病患者临床上主要表现为四肢无力、呕吐、头晕、语言功能障碍等,病理学检查下病灶部位有大量淋巴细胞、浆细胞、泡沫样细胞浸润,核磁共振下表现出肿瘤特征;临床治疗TITD以激素治疗为主。结论临床上针对中枢神经系统瘤样炎性脱髓鞘病患者,应根据临床特点进行早期诊断,治疗方案可采用糖皮质激素治疗,具有较好的临床效果。 关键词中枢神经系统瘤样炎性脱髓鞘病;临床特点;治疗 中枢神经系统瘤样炎性脱髓鞘病(TITD)又称作炎性假瘤,是在脊髓或脑特定发生的一类炎性脱髓鞘病,介于接种或感染后的脑炎与多发性硬化之间,病理学特点与临床表现都具有独立性。TITD主要表现为神经功能的严重缺损和脑实质性占位,不具有症状特异性,加上大部分临床医师对TITD的了解不足,故临床上TITD常常被误诊为多发性硬化、脑寄生虫病、脑脓肿、颅内肿瘤等[1]。探究中枢神经系统瘤样炎性脱髓鞘病的临床特点,对于早期诊断和及时治疗具有重要意义。本文通过回顾性分析48例TITD患者的临床资料,总结归纳该病临床特点及有效治疗手段,为临床诊断和治疗TITD患者提供一定参考依据。 1 资料与方法 1. 1 一般资料选取本院2011年1月~2013年12月收治的中枢神经系统瘤样炎性脱髓鞘病患者48例,其中男26例,女22例;年龄21~48岁,平均年龄(36.5±3.8)岁;就诊时间在4 d~19个月;所有患者均符合TITD的相关诊断标准。 1. 2 治疗方法当患者核磁共振和临床表现都倾向于炎性假瘤时,不可轻易放弃治疗或进行手术治疗,以免发生无法挽回的严重后果。临床上TITD的试验性治疗常常采用糖皮质激素,如静脉注射甲泼尼龙,400~1100 mg/d,用药10 d后剂量减半,最后改为口服醋酸泼尼龙,起始剂量为50~120 mg/d,直到第5周后开始停药。也可以选择在激素治疗之前进行脑组织活检,可采用立体定向技术,该技术具有准确性高、安全性好、创伤小等优点,特别适用于具有占位效应的孤立的病变,可以作为诊断和治疗的重要参考依据。此外,临床上还可使用血浆置换、干扰素、免疫球蛋白等方法治疗。 2 结果 2. 1 临床表现TITD一般是急性起病或亚急性起病,病情发展迅速,没有缓解后复发这一过程,大部分患者发病前接种过疫苗或受病毒感染,以脊髓或脑部孤立性病灶为主。患者主要表现为呕吐、恶心、头晕等颅内压升高症状,同
多发性硬化及脱髓鞘病
一.单选题: 1. 多发性硬化(MS)的特征性病理表现为: A 位于脑干的脱髓鞘病变 B 位于小脑的脱髓鞘病变 C 位于内囊的脱髓鞘病变 D 位于侧脑室周围的脱髓鞘病变 E 位于半卵圆区中心的脱髓鞘病变 2. 下列关于MS病理改变说法正确的是: A MS脱髓鞘病变以灰质受累为主 B 本病病变特点为脱髓鞘改变,即使晚期也不会影响到轴突 C 早期新鲜病变可见硬化斑 D 在MS疾病各时期都存在脱髓鞘和轴索的损害,只是不同时期的突出损害有所不同 E 病变晚期可有轴突崩解,神经细胞减少,代之以神经胶质形成的影斑 3. 下述哪项体征高度提示为多发性硬化: A 眼球震颤、复视 B 核间性眼肌麻痹、眼球震颤 C 一个半综合症、感觉障碍 D 视盘水肿、痉挛性截瘫 E 传导束型感觉障碍、共济失调 4. 一个半综合症最常见的病因为: A 炎症或小血管瘤压迫脑干脱髓鞘病或腔隙性梗死 B 基底节部位的多发腔隙性梗死或炎症 C 脑干脱髓鞘病或腔隙性梗死 D 小血管瘤压迫或脑干脱髓鞘病 E 腔隙性梗死或小血管瘤压迫 5. 关于多发性硬化,下列哪项是错误的: A 脑脊液急性期细胞数轻度增多 B 脑脊液中IgG量增高 C CT上可见脑室周围和白质高密度硬化斑 D 磁共振T2加权像可见脑室周围和白质中散在的高信号硬化斑 E 听觉、视觉及体感诱发电位异常 6. 下列哪种症状及体征为MS典型大的发作性症状,且常为确诊病例的特征性表现: A 单肢痛性发作及球后视神经炎 B 张力障碍性痉挛及单肢痛性发作 C 张力障碍性痉挛及横贯性脊髓炎 D 球后视神经炎及横贯性脊髓炎 E 横贯性脊髓炎及单肢痛性发作 7. 下列哪项为临床确诊的MS:
中枢神经肿瘤样脱髓鞘病的MR诊断
中枢神经肿瘤样脱髓鞘病的MR诊断 【摘要】目的:探讨中枢神经肿瘤样脱髓鞘病的MR 表现。方法:回顾性分析8例经手术证实为肿瘤样脱髓鞘病的MR表现。结果:6例表现为单发肿块;2例表现为多发肿块。5例呈均匀长T1、长T2信号,3例呈长短T1、长短T2混杂信号;7例冠、矢状位呈“垂直征”或有“垂直征”倾向。增强扫描,单发病灶者呈非闭合性环形强化(“半月征”);多发病灶者无明显强化。结论:“半月征”和“垂直征”是中枢神经肿瘤样脱髓鞘病的重要影像表现,结合临床病史,有助其诊断。 【中图分类号】R743.34 【文献标识码】B 【文章编号】1004-7484(2014)04-2462-02 中枢神经肿瘤样脱髓鞘病又称为脱髓鞘假瘤(demyelinating pseudo tumor DPT)。DPT是一种具有独特临床及病理特点的中枢神经系统疾病,介于多发性硬化和感染后(或接种后)脑炎之间。由于其以脑实质占位及严重的神经功能缺损为主要表现,临床上极易误诊为颅内肿瘤。本文回顾性分析了3年来本院收治的8例DTP患者MRI资料,探讨其对本病的诊断价值。 1 资料与方法
1.1 一般资料 收集2010年8月至2013年9月在我院行MRI检查,经手术证实为肿瘤样脱髓鞘病8例,其中,男性5例、女性3例,患者发病年龄14~49岁,平均30.9岁,病程17d至4年,平均14.9个月。3例发病前均有“感冒”史。急性发病5例,慢性起病3例,其中6例出现了头痛、偏侧肢体感觉障碍。1例有颅内压增高的表现,1例伴抽搐及短暂意识障碍。 1.2 设备及检查方法 本研究所用设备为PHILIPS公司Gyroscan Intera 1.5T Nova超导型MR扫描仪,标准头颈正交线圈。所有病例均行T1WI横断位(SE,TR493ms,TE13ms,层厚5mm,层间距0.5mm)、T2WI横断位(FSE,TR4478ms,TE110ms,层厚5mm,层间距0.5mm)扫描。增强扫描造影剂为钆喷酸葡胺注射液(剂量为0.1mmol/kg)。 2 结果 2.1 病变部位和形态单发病灶者6例,病变1.1cm×1.3cm~4.5cm×6.8 cm,主要位于额叶、顶叶和颞叶的脑实质内,团块状、圆形或不规则形伴或不伴囊性变。2例累及胼胝体体部或膝部;多发病灶者2例,病变1.2cm×1.0cm~2cm× 3.4cm,位于双侧额顶叶内,斑片状。 2.2 病变信号及周围情况单发病灶者多表现为团块状
急性炎症性脱髓鞘性多发性神经病
格林巴利综合征 一、定义格林巴利综合征又称急性多发性神经根神经炎。 二、病因尚未完全清楚,一般认为就是迟发性过敏性自身免疫疾病。 三、临床表现 本病多发生在儿童与青壮年,病前患者可以有感冒、流涕或腹泻等病史。1~2周后患者出现双手与/或双足得无力,并逐渐向双上肢及双下肢发展,同时可以伴有麻木感,病情严重时可以累及呼吸肌而导致呼吸困难,此时患者感到咳痰无力、气憋,若治疗不及时可危及生命。本病还常累及面神经及后组颅神经,出现面神经麻痹、说话声音嘶哑、饮水进食发呛;一部分患者有双手、双足得痛觉减退伴有肌肉疼痛。病情在1周内可以继续发展,4周后开始恢复。 四、诊断及鉴别诊断 根据上述得表现,经过医生得检查,患者得肢体腱反射减弱或消失,腰椎穿刺后脑脊液化 验显示"蛋白细胞分离"(脑脊液中蛋白得含量超过正常值而细胞数在正常范围)。 五、治疗 ①对症治疗。最重要得就是防止呼吸肌麻痹。重症患者要行气管插管或气管切开,辅 以机械呼吸机维持,并预防感染给以抗生素。保持呼吸道通畅,定时翻身拍背, 这就是减低病死率得关键。 ②支持疗法。加强营养,不能进食者要及早插鼻饲管,灌以牛奶、菜汤及高营养物质; 还要对患者得肢体进行运动以及步态训练,并配以针灸、按摩。 ③应用大剂量免疫球蛋白,疗效较好,并且安全,副作用少,但就是价格昂贵;激素也广 泛应用于治疗本病,但副作用较多,应慎重使用。 六、护理 本病就是一种特殊类型得多发性N根N炎,主要侵犯运动系统得下运动N元。表现为神经组织水肿、充血等病理变化,可能为神经组织对机体内外有种致病因素得一种变态反应性疾病,故称为综合症。起病急骤,且多在呼吸道感染后发病。以四肢、躯干肌得对称性运动障碍为主要临床表现,当呼吸肌受累严重时可导致呼吸功能不全与严重缺氧,甚至出现呼吸、心跳骤停。故呼吸麻痹与心脏并发症为本病最常见得死因,在护理中应倍加注意。 一、心理护理:病人意识清醒,常因呼吸、咳痰与翻身困难而心情烦躁、紧张、周身乏困不适。多安慰鼓励,帮助翻身咳痰,增强战胜疾病得信心。 二、加强呼吸道护理:此类病人得安危常取决于呼吸功能得好坏与肺部并发症得有无,因此早期得预防非常重要。 1、加强吸痰、给氧、翻身、拍背、咳痰。 2、肺部被架以免加重呼吸困难,且准备气管切开包及用具。 3、严密观察病情变化,一旦呼吸加重,排痰不畅,严重缺氧时,立即报告医生,准备行气管切开。术后按气管切开后得护理常规进行护理。 三、加强饮食、大小便等方面得生活护理: 1、因肢体瘫痪需喂食,喂食中注意速度及温度适中。 2、吞咽困难者—鼻饲,保证足够营养与水份,又可防止吸入性肺炎得发生。 3、患者因不能行走或困难,故需主动加强大小便得护理。 4、在恢复期开始后,一般出汗较多,应定期给予擦澡。 四、加强瘫痪肢体得护理: 1、肢体应用被架支托,并便其处于最大可能得正常功能位置,以放肢体得挛缩畸形。
易误诊的脱髓鞘假瘤10例临床分析
易误诊的脱髓鞘假瘤10例临床分析(作者:___________单位: ___________邮编: ___________) 【摘要】目的探讨脱髓鞘假瘤的误诊原因及鉴别诊断。方法回顾性分析临床疑为脑占位病变而病理诊断脱髓鞘病、或者临床考虑脱髓鞘病而病理不支持或诊断脑肿瘤的10例病例的临床病史、辅助检查、影像学资料以及组织病理学表现,并行α1AT、CD3、CD20、CD45RO、CD68、CD79α、κ、λ、GFAP、NF和Vimentin免疫组织化学染色以及PAS、髓鞘(LFB)和轴突组织化学染色。结果临床主要表现为头痛、肢体抽搐、意识障碍、言语不能和视物模糊,腱反射活跃;5例脑脊液潘氏试验阳性;4例脑电图弥散性θ波增多。MRI 表现为不完全的环形增强和明显占位效应的增强肿块,周围脑实质水肿,相邻脑室受压,2例累及胼胝体。组织病理学检查显示胶质细胞增生,多量单核巨噬细胞浸润,病变中央坏死,淋巴细胞血管套结构。组织化学染色可见髓鞘脱失,单核巨噬细胞吞噬髓鞘,轴突仍保存。免疫组织化学染色反应性胶质细胞GFAP阳性,大部分淋巴细胞CD3和CD45RO阳性,单核巨噬细胞α1ACT、CD68阳性。结论不典型
临床表现的脱髓鞘假瘤诊断应结合临床病史、实验室检查、影像学和病理学特点综合分析,避免误诊。 【关键词】脱髓鞘疾病脑肿瘤磁共振成像病理学诊断鉴别中枢神经系统脱髓鞘假瘤也称为瘤块样脱髓鞘病(tumefactive demyelinating lesion,TDL),不是一种真性的肿瘤,而是一种特殊类型的炎性疾病,临床表现为脑实质占位和神经系统功能缺损,影像学表现为伴有瘤周水肿的占位性效应,常被误诊而进行手术。病理活检取材局限时诊断困难。笔者回顾性分析2000年9月~2007年1月10例脱髓鞘病的临床病史、辅助检查结果、影像学资料、组织病理学表现以及免疫组织化学、组织化学染色特点,旨在进一步提高脱髓鞘病(假瘤)的诊断水平。 1对象与方法 1.1对象神经外科手术切除存档标本,临床疑 为脑占位性病变而病理诊断脱髓鞘病,或者临床考虑脱髓鞘病而病理诊断不支持或病理诊断脑肿瘤的10例病例。 1.2方法回顾性分析临床病史和脑脊液等辅助性检查、影像学资料,病理科常规存档切片,并重新进行组织化学染色:PAS、固绿髓鞘染色(Luxol fast blue,LFB)和轴突染色;免疫组织化学染色(EnVision 法):α1AT、CD3、CD20、CD45RO、CD68、CD79α、κ、λ、GFAP、NF和Vimentin,每次染色均设有阳性及阴性对照。 2结果 2.1临床资料10例患者主要临床资料见表1。
急性炎症性脱髓鞘性多发性神经病的临床表现
此病分为5个亚型,包括:急性感染性脱鞘性多发性神经根神经病、急性运动感觉性轴索性周围神经病、急性运动性轴索性周围神经病、Fisher综合征和急性全交感性神经病。急性感染性脱鞘性多发性神经根神经病多发生于春秋两季,多为散发。在神经系统症状出现前的数天,一般1~2周,出现非特异性感染症状,最常见的是上呼吸道症状及消化道症状,亦可继发于其他的病毒感染之后,如流感、流行性腮腺炎、病毒性肝炎、水痘等。可伴有轻度或中度的发热,38~39℃,偶有高热。其主要的临床表现是周围神经的感觉、运动、反射和植物神经的功能异常。运动障碍:出现四肢对称性、弛缓性瘫痪,下肢重,远端重。87%的患者因为肢体无力而卧床,l5%~40%的严重病例可出现呼吸肌瘫痪,从而出现全身缺氧症状。多数病人可出现颅神经麻痹,一般合并出现在急性感染性脱鞘性多发性神经根神经病,有时单独出现,最常见的是运动性的颅神经麻痹,双侧面神经麻痹最多见,因舌咽和迷走神经损害而出现球麻痹。外展神经损害也常见到。感觉障碍:多伴随感觉障碍,主观上可有肢体麻木、疼痛、各种感觉异常,客观检查可有四肢远端套状的感觉减退,亦可正常;可有肌肉压痛,特别是腓肠肌较为常见,部分病人可有深感觉减低。反射异常:早期有反射亢进,很快即变为减低或消失,一般病人在就诊时见到后一种情况。由于神经根受到刺激所以病人出现脊膜刺激征:Lasegue及Kernig氏征可呈阳性。植物神经障碍:常见手足出汗、发红、肿胀,皮肤营养障碍,一般很少出现排便、排尿障碍,少数病人心电图可出现心肌损害,或并发肾炎。急性运动感觉性轴索性周围神经病和急性运动性轴索性周围神经病的临床表现和经典GBS相似,其不同在于病理改变以轴索损毁为主,缺乏脱髓鞘和炎细胞浸润。电生理改变也是表现为波幅显著下降而传导速度改变轻。Fisher综合征:Fisher 三联症包括眼外肌麻痹、共济失调和腱反射消失。病人发病前有感染史,急性和亚急性发病。具有GBS的脑脊液、电生理和周围神经病理改变特点。预后好。
关于脱髓鞘病变的一些认识
脱髓鞘 脱髓鞘定义:由于神经纤维损伤或一些病理条件下由于施万(Schwann)细胞变性或髓鞘损伤导致髓鞘板层分离、肿胀、断裂、崩解成脂质小滴,进而完全脱失,与此同时,轴索相对保留。随着病情发展,轴索也可出现继发性损伤,而中枢神经系统具有有限的髓鞘再生能力,患者的临床症状和体征取决于脱髓鞘继发性轴索损伤和再生髓鞘的程度。脱髓鞘(Demyelination)这个概念并不简单,它兼有影像、病理和临床的元素。 影像学诊断:脱髓鞘指的是一种直观的影像学征象,即显示脑组织或脊髓白质或视神经有或没有占位性病灶,只是一种征象,CT显示效果不佳,MRI显示较好,MRI并能通过增强MRI、DWI、MRS检查区分脱髓鞘病变是否为急性还是慢性,进而推断病情发展,根据随访进而判断预后,当然需要紧密的结合临床病史。因为引起脑白质病灶的原因太多太多,影像科医师在平常工作中对脱髓鞘的描述应该保持高度警惕,一定要回到临床,根据各方面信息仔细辨析,到底是何种“脱”法,尽量在病因层面对病人做出正确的诊断!故而对神经影像学医师提出了更高要求,要求细分,必要时随访、检测病情发展情况。因此影像学不能直接决定临床,但可给临床医师判断病情及治疗上提供参考,故一般来说脱髓鞘病变均需行MRI检查。神经影像学本身在不断发展,神经学影像科医生也需要与时俱进,要很好的跟临床医师进行沟通、交流,才能不断进步,既活到老、学到老。 病理诊断:经过髓鞘固蓝法(fast blue)或其他相关染色看到神经纤维的髓鞘不着色(表示脱失),是一种病理现象。可根据脱髓鞘的特点(如斑块、同心圆等)、是否伴炎症细胞浸润以及何种炎症细胞为主等病理信息对病变性质进行所谓“最高级别”意义上的确定,但即使如此,在没有临床信息的基础上,病理仍不能对各种脱髓鞘状态进行精准的鉴别,比如病理不可能回答病人脑内的脱髓鞘是由系统性红斑狼疮(SLE)还是干燥综合症所致,必须借助临床信息。 脱髓鞘只是一种神经纤维的基本病变形式。神经纤维分为无髓鞘神经纤维和有髓鞘神经纤维。有髓鞘神经纤维如植物神经节前纤维和较大的躯体神经纤维,其轴索有一个外鞘,称为髓鞘。髓鞘由髓鞘细胞的细胞膜构成。中枢神经的髓鞘细胞是少树突胶质细胞、周围神经纤维的髓鞘是施万氏细胞的细胞膜构成。髓鞘由脂质及蛋白质组成。可保护轴索又具有对神经冲动的绝缘作用,可加速神经冲动的传导。髓鞘厚的纤维冲动传导亦快。在髓鞘遭到破坏时,传导速度减慢。神经传导也受温度的影响,在髓鞘脱失时体温的升高可增加传导阻滞。 临床诊断:临床上脱髓鞘疾病分为两组,即髓鞘形成障碍型(先天性)和髓鞘破坏型(继发性)。髓鞘形成障碍型脱髓鞘疾病,是遗传代谢缺陷引起的髓鞘合成障碍,主要包括髓鞘脂质代谢异常引起的白质营养不良等疾病,如异染性白质脑病、脑白质海绵样变性,肾上腺白质营养不良等。髓鞘破坏型脱髓鞘疾病是后天获得的脱髓鞘疾病,病因包括:①自身免疫,如急性播散性脑脊髓炎、多发性硬化、急性感染性多发性神经根神经炎(吉兰—巴雷二氏综合征,GBS);②感染,如进行性多灶性白质脑炎、亚急性硬化性全脑炎;③营养代谢障碍,如联合系统变性、脑桥中央型髓鞘崩解症;④缺血缺氧,如迟发性缺氧后脱髓鞘脑病、进行性皮质下缺血性脑病;等等。 所以,脱髓鞘病变就要弄清其病因,也就是分清是先天性、还是后天性,再继而弄清引起脱髓鞘的具体原因,还要弄清脱髓鞘病变是属于进展期还是稳定期。
